類天疱瘡真要命,糖尿病、口服類固醇用藥風險倍增
一名69歲糖尿病患者,因為皮膚出現搔癢紅疹、大小不一的水疱破皮,經皮膚切片與螢光檢查,確定罹患「類天疱瘡」。台北榮總醫療團隊發現,病人正在服用二肽基肽酶-抑制劑 (DPP4 inhibitor)的抗糖尿病用藥會增加類天疱瘡風險,經過更換藥物,已持續追蹤五年未再復發。
類天疱瘡老人常見,異位性皮膚炎、乾癬、腦瘤、失智、中風、巴金森都會增加風險
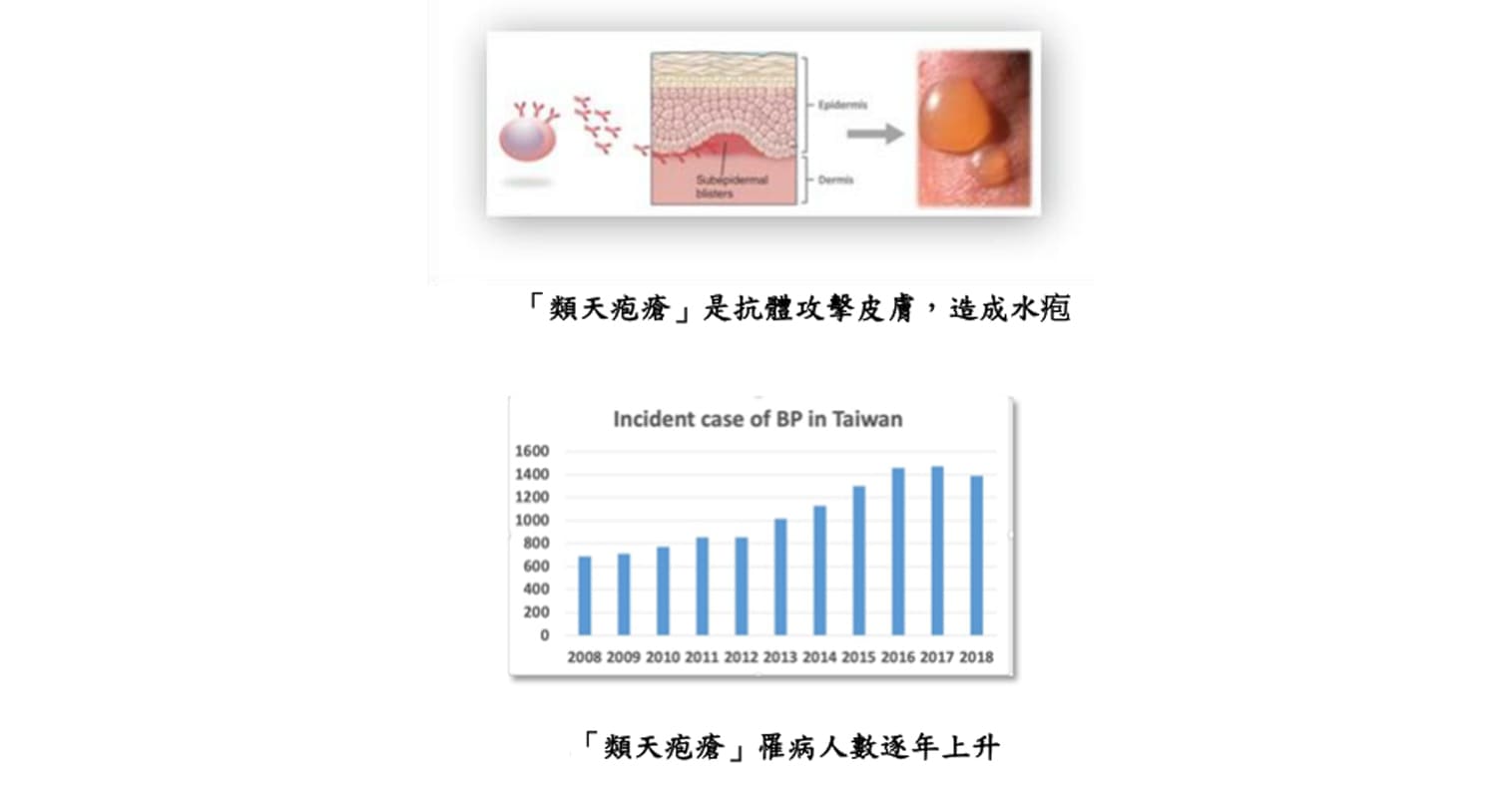
臺北榮總皮膚部光化學治療科主任吳貞宜指出,「類天疱瘡」是老人最常見的自體免疫水疱疾病,常發生於臥床的老人,且伴隨有多重慢性病,或是如失智、中風、巴金森氏等神經系統疾病的病⼈。台灣每年新發個案約1000人,隨著人口老化,近十年來罹病人數增加2倍以上。
臺北榮總皮膚部團隊研究證實,異位性皮膚炎、乾癬等皮膚長期發炎的疾病,以及癌症中的神經性腫瘤,會增加「類天疱瘡」發生的風險。糖尿病患者用藥二肽基肽酶-抑制劑(DPP4 inhibitor),罹病風險也被證實會增加2倍多,最好能夠更換用藥。第二型鈉-葡萄糖轉運蛋白抑制劑 (SGLT2 inhibitor)是糖尿病用藥中相對安全的選擇。
類固醇併用免疫抑制藥可降低死亡率
吳貞宜指出,「類天疱瘡」是抗體攻擊皮膚造成水疱,全身都可能會出現皮膚搔癢、水疱、破皮等症狀,患者需長期使用口服類固醇或是免疫抑制藥治療,嚴重時需時常住院用藥與照護傷口,不只造成家人照護上沈重負擔,病人生活品質也大受影響,如控制不佳,甚至會出現嚴重感染或死亡。
.jpg)
研究團隊發現,「類天疱瘡」病人會增加靜脈栓塞的風險。在治療上,口服類固醇的使用量與感染率有正相關,也就是使用愈多的口服類固醇,發生感染的機會愈高,所以在水疱控制的情況下,還是應該盡快減少口服類固醇的用量。
如果能夠配合使用免疫抑制藥,則可以減少病人的死亡率,北榮重大研究成果已發表於許多皮膚醫學頂尖期刊(BJD, JEADV等等),與全世界分享研究成果,提供臨床醫師治療照顧準則。
吳貞宜表示,臺北榮總皮膚部每月平均治療5位「類天疱瘡」住院患者,每人次住院天數約15天,常需與傷照師、營養師合作,提供跨專科、跨團隊全方位治療照護,並持續精進研究,期能找出致病機轉,提供最佳治療與照護品質。


